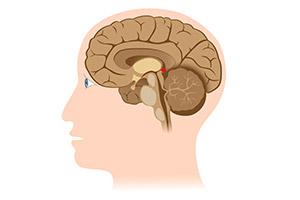
Dla lekarzy i filozofów żyjących kilkaset lat temu, szyszynka była wyjątkowym narządem. Uważano, że jest siedzibą duszy człowieka. Obecnie niestety nie potrafimy przypisać jej tak istotnych funkcji, chociaż wiemy, że łączy się ona z wieloma ośrodkami mózgu oraz wydziela szereg substancji mających prawdopodobnie bardzo ważne znaczenie w funkcjonowaniu ośrodkowego układu nerwowego. Od lat wiadomo, że komórki szyszynki mają bezpośrednie połączenia z czopkami i pręcikami w siatkówce oka. Ma to najprawdopodobniej związek z wpływem oświetlenia, a szczególnie cyklów „dzień–noc” oraz pór roku na pojawiające się cyklicznie zmiany w naszym organizmie i zachowaniu. Stymulacja szyszynki prowadzi na przykład do wzrostu wydzielania melatoniny, która ma regulujący wpływ na hormony płciowe decydujące o cyklu miesiączkowym kobiety. Szyszynka, ogólnie mówiąc, jest najprawdopodobniej częścią mózgowia synchronizującą wydzielanie różnych substancji z porą dnia i nocy oraz roku.
To bardzo mała część mózgowia; jej wymiary nie przekraczają kilku milimetrów. Położona jest głęboko pomiędzy półkulami mózgu, móżdżkiem i pniem mózgu. Tuż poniżej szyszynki znajduje się wewnątrz układu komorowego mózgu wejście do wodociągu mózgu – śródmózgowia, którym płyn mózgowo-rdzeniowy przepływa z komory trzeciej do komory czwartej.
Anatomiczne stosunki topograficzne szyszynki powodują możliwość występowania charakterystycznych objawów u chorych z guzami tej okolicy oraz niestety sprawiają, że ich leczenie chirurgiczne jest wyjątkowo trudne.
Historia leczenia operacyjnego guzów szyszynki sięga początków poprzedniego stulecia. Niestety początkowo rezultaty tych zabiegów pozostawiały wiele do życzenia. Śmiertelność sięgała 90 proc. Nie tylko słaba technika operacyjna, ale także brak mikroskopu operacyjnego oraz prymitywne metody anestezjologiczne długo nie pozwalały poprawić wyników. W roku 1948 pojawiły się nawet głosy nawołujące do całkowitego zaprzestania wykonywania operacji u chorych z guzami szyszynki. Łączyło się to z równoległym rozwojem radioterapii, która później okazała się skuteczną metodą leczenia wybranych patologii. Obecnie w sposób bardziej przewidywalny możemy ocenić spodziewaną odpowiedź na radioterapię, lecz w tamtych czasach popularne stało się naświetlanie testowe wszystkich takich przypadków. Jeśli po zastosowaniu małej dawki promieniowania guz zmniejszał swoją objętość, kontynuowano leczenie dużymi dawkami energii. Brak odpowiedzi był wskazaniem do leczenia operacyjnego. Mimo pewnej wypracowanej strategii śmiertelność w całej grupie osób leczonych pozostawała wysoka, szczególnie wśród dzieci.
Dość popularne jest określenie „guz szyszynki”, chociaż właściwszym powinno być „guz okolicy szyszynki”, ponieważ tylko część tych guzów wywodzi się z komórek tworzących ten narząd. Są to stosunkowo rzadkie patologie. Stanowią około 0,4–1 proc. wszystkich guzów wewnątrzczaszkowych u dorosłych i niestety nawet do 8 proc. takich guzów u dzieci. Wśród dzieci najczęściej spotykamy je pomiędzy 10 i 20 rokiem życia (średnio – 13 rok życia). Guzy okolicy szyszynki mają bardzo różnorodną histologię, dlatego trudno jest mówić o ogólnej etiologii. Najczęściej dzielimy je na te o podłożu komórek zarodkowych i niezarodkowych. Inaczej możemy je podzielić na guzy wywodzące się z:
- Tkanek, które uległy nieprawidłowemu przemieszczeniu podczas rozwoju embrionalnego.
- Komórek szyszynki.
- Komórek otaczających części mózgowia.
Objawy kliniczne guzów okolicy szyszynki wynikają zwykle z ucisku sąsiednich struktur mózgowia. Rzadziej guzy te mają charakter nacieku, który bezpośrednio niszczy przylegające fragmenty mózgu. Występujące objawy najczęściej niestety nie różnią się od objawów innych guzów wewnątrzczaszkowych – są to bóle głowy, nudności oraz wymioty. W przypadku guzów okolicy szyszynki objawy te mogą wystąpić nagle i mieć bardzo gwałtowny przebieg, co wiąże się z możliwością ostrego zablokowania przepływu płynu mózgowo-rdzeniowego przez wodociąg śródmózgowia. Szczególnie groźny jest zdarzający się udar krwotoczny do guza, który gwałtownie uciska pień mózgu z przebiegającym w nim wodociągiem. Nieleczone ostre wodogłowie może doprowadzić do śpiączki i śmierci. Dlatego bardzo ważna jest szybka diagnostyka i decyzje terapeutyczne. Bez względu na rodzaj histopatologiczny guza można pilnie założyć drenaż komorowy lub zastawkę komorowo-otrzewnową, które usuwają z mózgu nadmiar płynu mózgowo-rdzeniowego.
Bardzo charakterystyczny objaw guza okolicy szyszynki wynika z ucisku tak zwanej blaszki pokrywy, czyli tej części pnia mózgu, która zlokalizowana jest do tyłu od wodociągu śródmózgowia. Pacjent nie może wówczas zwrócić gałek ocznych do góry. Ten typowy dla ucisku blaszki pokrywy objaw po raz pierwszy opisał francuski okulista Henri Parinaud, dlatego zwyczajowo nazywamy go objawem Parinauda. Dalszy ucisk pnia mózgu może spowodować: poszerzenie źrenic, zeza, nierówność źrenic oraz oczopląs. Podczas dalszego postępu choroby mogą się także pojawić niedowłady kończyn. U dorosłych jest to rzadkością, ale u dzieci w przebiegu choroby mogą pojawić się zaburzenia hormonalne wynikające z czynności wydzielniczej niektórych typów guzów zarodkowych. Na przykład wzrost stężenia beta-gonadotropiny łożyskowej prowadzi do przedwczesnego dojrzewania płciowego. U dziewczynek po okresie pokwitania możliwe jest wtórne zatrzymanie miesiączki.
Leczenie operacyjne poza przypadkami związanymi z wodogłowiem wcale nie zależy od wielkości guza. Ponieważ w wybranych typach guzów okolicy szyszynki najskuteczniejszą metodą leczenia jest radio- i/lub chemioterapia, przed podjęciem decyzji należy wykonać szereg bardzo istotnych badań poziomu markerów nowotworowych w surowicy i płynie mózgowo-rdzeniowym (najważniejsze to: alfa-fetoproteina produkowana fizjologicznie przez pęcherzyk żółtkowy ciężarnej oraz beta-gonadotropina kosmówkowa produkowana przez łożysko). Badania te są ważne nie tylko z punktu widzenia wyboru odpowiedniej terapii, ale także są bardzo dobrymi markerami skuteczności leczenia onkologicznego. Koniecznym elementem diagnostyki jest rezonans magnetyczny mózgu, który dla tego rodzaju guzów jest metodą z wyboru (badanie tomografii komputerowej nie jest w stanie przekazać wszystkich istotnych dla neurochirurga informacji na temat wielkości i topografii guza). Jeśli badania obrazowe i laboratoryjne nie wystarczają do podjęcia decyzji o wyborze terapii, konieczne jest wykonanie biopsji albo drogą otwartej operacji, albo stereotaktycznie (wkłuwając cienką igłę przez jeden, mały otwór w czaszce).
Radioterapia możliwa jest do stosowania u dzieci powyżej 3 roku życia i mimo bardzo istotnego niekorzystnego wpływu naświetlań na rozwój mózgu wielu małych pacjentów cieszy się długim okresem przeżycia. Leczenie chemioterapeutyczne, najczęściej oparte na preparatach platyny, także daje możliwość uzyskania w wybranych przypadkach wieloletnich przeżyć. Jak dotąd nie można jeszcze dokładnie ocenić działania radiochirurgii (np. noża gamma) na guzy okolicy szyszynki. Liczba leczonych pacjentów jest niestety niewystarczająca, aby wyciągnąć ostateczne wnioski, aczkolwiek metody te mogą być w przyszłości szczególnie przydatne do terapii chorych dzieci, u których zależy nam na prawidłowym rozwoju mózgu i uniknięciu naświetlania zdrowych części mózgowia.
W wybranych przypadkach jedynym skutecznym leczeniem jest leczenie operacyjne lub operacja skojarzona z leczeniem onkologicznym. Na szczęście w ostatnich stu latach postęp jaki się dokonał w chirurgii w ogóle, a w naszym przypadku w technikach operacyjnych szyszynki, spowodował spadek śmiertelności tych operacji do około 1 proc. Operacje patologii łagodnych, podejmowane są wówczas, kiedy guzy nie są wrażliwe ani na radio-, ani na chemioterapię. W przypadkach zmian złośliwych operacyjne usunięcie guza może być wstępem do późniejszego leczenia onkologicznego, które dzięki temu ma do zniszczenia mniejszą liczbę komórek nowotworu lub jest bezpieczniejsze po wcześniejszym zmniejszeniu się masy guza na skutek radio- i/lub chemioterapii. Najpopularniejszym dostępem operacyjnym do guza szyszynki jest dostęp od tyłu, pomiędzy móżdżkiem a mózgiem. Pacjent podczas operacji może być uśpiony w pozycji siedzącej lub może leżeć na boku. Ze względu na czasochłonność procedury pozycja siedząca pacjenta jest szczególnie męcząca dla operatora, który musi przez wiele godzin trzymać ręce w górze, daje natomiast najlepszy wgląd w pole operacyjne. Operacje te, wśród wszystkich zabiegów neurochirurgicznych, są szczególnie trudne ze względu na bardzo skomplikowane warunki anatomiczne (sąsiedztwo pnia mózgu oraz ważnych naczyń żylnych).
Także w tych operacjach pomocne mogą się okazać systemy nawigacji operacyjnej, które informują chirurga o położeniu narzędzi operacyjnych względem struktur anatomicznych, których topografia i wygląd mogą być zmienione przez chorobę.
Guzy okolicy szyszynki są typowym przykładem patologii wymagających współdziałania wielu dyscyplin medycznych w celu osiągnięcia najlepszego wyniku leczenia. Równoważnymi członkami zespołu poza neurochirurgiem powinni być także radiolog oraz onkolog.
Dr n. med. Radosław Michalik