Schorzenie nosi miano starczego zwyrodnienia plamki żółtej, ale daje się we znaki nawet 50-latkom. Dotyczy milionów ludzi na świecie. Znane jest jako AMD (skrót z angielskiego – Age-related Macular Degeneration) i prowadzi do znacznego osłabienia wzroku aż do tzw. ślepoty funkcjonalnej, utrudniającej lub wręcz uniemożliwiającej wykonywanie wielu życiowych czynności, drastycznie ograniczającej samodzielność.
W samej tylko Europie kilkanaście milionów osób cierpi na zaburzenia widzenia spowodowane degeneracją plamki żółtej, której zawdzięczamy ostrość postrzeganych przedmiotów, ich szczegóły i barwy. Liczba zachorowań systematycznie rośnie, zwłaszcza w krajach wysoko cywilizowanych.
O zwyrodnieniu plamki żółtej rozmawiamy z dr. Andrzejem Gębką.
– Wzrok pogarsza się wraz z wiekiem, co uznajemy za rzecz oczywistą. Tymczasem okazuje się, że kłopoty z oczami mogą być spowodowane zarówno starzeniem się, czyli tzw. „zużyciem”, jak i chorobą AMD, ujawniającą się w późniejszym wieku. Jakie są jej przyczyny?
– Zwyrodnienie plamki żółtej związane z wiekiem to schorzenie centralnej części siatkówki. Pierwsze objawy tej choroby pojawiają się już po 50–55 roku życia, a niekiedy wcześniej. Ze statystyk jednak wynika, że najczęściej występuje ona u 60-latków, a w grupie osób starszych, po 75 roku życia, cierpi na nią 30 proc. populacji.
Wiadomo, że jeśli jedno oko już jest dotknięte zwyrodnieniem, to i drugie będzie chorowało. Nadciśnienie tętnicze, choroba niedokrwienna serca, wysoki poziom cholesterolu, nadwzroczność to warunki sprzyjające rozwojowi schorzenia. Kobiety są bardziej na nią podatne niż mężczyźni. Częściej także dotyka ona przedstawicieli rasy białej.
– Jakie są jej objawy?
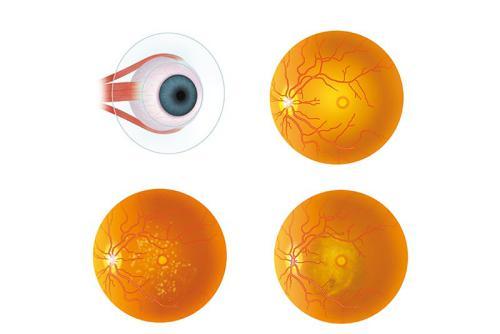
– Zwyrodnienie plamki żółtej ma dwie postaci: suchą, czyli niewysiękową, i wysiękową, potocznie zwaną wilgotną. Około 80 proc. wszystkich przypadków schorzenia charakteryzuje się formą suchą. W centrum pola widzenia pojawiają się wówczas przymglenia, czyli mroczki, obraz się rozmywa, a szczegóły stają się trudne do rozróżnienia. W końcu zacierają się kontury przedmiotów, a barwy zlewają ze sobą.
Postać wysiękowa natomiast wiąże się z tzw. nowotwórstwem naczyń, czego nie należy kojarzyć z nowotworem. Pod siatkówką powstają nowe nieprawidłowe naczynia, które często krwawią, powodując obrzęki i uniesienia siatkówki. Prowadzi to do głębszego spadku widzenia i występowania metamorfopsji – zaburzeń w postrzeganiu kształtu przedmiotów. Linie poziome i pionowe zaczynają falować, futryny okienne „tańczą”. Pacjenci sygnalizują zniekształcenia owalu twarzy rozmówców. To bardzo utrudnia życie.
– Z jaką skalą uszkodzenia wzroku wiąże się wysiękowa forma AMD?
– AMD to schorzenie, które we współczesnym świecie stało się pierwszą przyczyną tzw. funkcjonalnej ślepoty. Osoby nią dotknięte nie są niewidome. Zachowują widzenie obwodowe, peryferyjne, widzą „bokami”, wiedzą np. że ktoś przechodzi obok, ale nie są w stanie go rozpoznać.
Spadki widzenia poniżej 10 proc. prawidłowej ostrości wzroku uniemożliwiają osobom chorym normalne funkcjonowanie – nie można prowadzić auta, czytać ani pisać.
– Zwyrodnienie plamki żółtej związane z wiekiem stało się bardzo popularnym schorzeniem dotykającym nie tylko ludzi w wieku podeszłym, lecz także osoby jeszcze stosunkowo młode. Czym to tłumaczyć?
– W ciągu minionych lat zaobserwowano, że choroba rzeczywiście występuje coraz częściej. Wiąże się to zarówno z rozwojem cywilizacji, jak i z wydłużeniem ludzkiego życia. Ponieważ przewiduje się, że statystycznie będziemy żyli coraz dłużej, zatem chorych na AMD będzie przybywać. Gdybyśmy dożywali 100–110 lat, to wszystkie wiekowe osoby cierpiałyby na zwyrodnienie plamki, oczywiście w różnych stadiach, bo związana z wiekiem degeneracja ma indywidualny przebieg. Długowieczność tworzy jednak sytuację, w której schorzenie to jest po prostu nieuchronne. Ponieważ życie trwa na ogół krócej, a choroba uwarunkowana jest określonymi czynnikami ryzyka, więc nie wszystkie starsze osoby mają AMD. Moment wystąpienia objawów bywa różny, zależnie od predyspozycji danej osoby.
– Żyjemy dłużej niż nasi przodkowie, ale podlegamy wpływom wielu szkodliwych czynników, przede wszystkim środowiskowych. Nie są one obojętne dla ludzkiego organizmu, także dla narządu wzroku.
– Mówiąc o AMD, nie sposób pominąć działania wolnych rodników tlenowych. Ich powstawaniu sprzyja wiele cywilizacyjnych, ogólnie szkodliwych czynników – skażenie środowiska, promieniowanie elektromagnetyczne, dziura ozonowa. Rodniki utleniają elementy siatkówki, struktury odpowiedzialne za utrzymanie barier naczyniowych. Wolne rodniki powstają m.in. pod wpływem światła białego, a zwłaszcza jego niebieskiej części. Starszy organizm ma słabsze bariery obronne przed wolnymi rodnikami. Cywilizacja natomiast narzuca nam mnóstwo sztucznych i naturalnych elementów wyzwalających wolne rodniki. Zarysowuje się więc dysproporcja: z jednej strony osłabione wraz z wiekiem mechanizmy obronne, z drugiej – inwazja wolnych rodników. Ochronę organizmu można wzmocnić, podając substancje o działaniu antyoksydacyjnym – przeciwutleniającym, takie jak np. karotenoidy, witaminy C i E oraz mikroelementy, przede wszystkim cynk i selen. Podaje się je osobom z rozpoznanym AMD lub też zaliczanym do grupy ryzyka.
Pacjenci ze zwyrodnieniem powinni zapewnić oczom ochronę przed działaniem światła niebieskiego z widma widzialnego. Najlepsze są w tym celu okulary z filtrem żółtym. Stałe noszenie profesjonalnych szkieł ochronnych o takich właściwościach zmniejsza ryzyko powstawania kaskady wolnych rodników tlenowych.
– Zmiany zwyrodnieniowe plamki postępują powoli, a początek choroby bywa trudny do uchwycenia, tym bardziej że pacjent nie odczuwa bólu, a pierwsze zaburzenia widzenia przypisuje starzeniu się oczu. Tymczasem dzięki wczesnemu rozpoznaniu choroby można skutecznie hamować jej rozwój. Czy postawienie właściwej diagnozy jest sprawą skomplikowaną?
– Diagnostyka nie jest trudna, trzeba tylko chcieć i umieć ocenić określone zmiany w oku. Coraz więcej lekarzy wyczulonych na AMD pokazuje pacjentom w trakcie wizyty test Amslera, który łatwo sygnalizuje charakterystyczne dla tej choroby zaburzenia wzroku.
Diagnoza wymaga dokładnego oglądu dna oka. Jeśli lekarz dostrzega tam przegrupowania barwnika w plamce i nieprawidłowe produkty przemiany materii odkładające się w siatkówce, to już wie, że są to objawy AMD. Jeżeli dostrzega uniesienia i małe krwotoki – to mamy AMD w formie wysiękowej. Pacjent skarży się wówczas na zniekształcenie widzenia, mroczki przed oczami, gorszą ostrość wzroku.
Część specjalistów dostrzega tylko drobne zmiany dna oka i nie informuje o nich pacjenta, który zresztą nie doświadcza jeszcze kłopotów z widzeniem. Uważam, że warto mu o tym powiedzieć i namawiać do samokontroli przy pomocy testu Amslera. Osoba świadoma objawów i związanych z nimi zagrożeń trafi w porę do specjalisty.
Jeżeli pacjent ma zaćmę, to zazwyczaj lekarz jej właśnie przypisuje pogorszenie widzenia i kieruje pacjenta na zabieg, po którym niekiedy nadal widzi on źle. Przyczyną w takich przypadkach są zmiany zwyrodnieniowe związane z wiekiem.
Zdarza się, że pacjent skarży się na pogorszenie widzenia, a lekarz stwierdza, że soczewka jest przezroczysta stosownie do wieku. Wtedy nie mamy do czynienia z zaćmą, lecz z jaskrą bądź z AMD, bo oba te schorzenia wywołują zaburzenia w polu widzenia.
– Jak leczy się chorobę?
– Postaci suchej, związanej z zanikaniem i powstawaniem ubytków w warstwach siatkówki nie da się wyleczyć. Można jedynie hamować postęp choroby, aby wzrok jak najdłużej zachował ostrość.
W postaci wysiękowej niszczy się ogniska wysięku, które najpierw należy zdiagnozować. Wymaga to dokładnego specjalistycznego badania okulistycznego z użyciem aparatu służącego do angiografii, czyli oceny szczelności naczyń krwionośnych oka. Istnieje dziś wiele ośrodków klinicznych oraz prywatnych gabinetów wykonujących tego typu badania, refundowane przez Narodowy Fundusz Zdrowia. Angiografia pozwala stwierdzić, czy mamy do czynienia z obecnością nowych naczyń, czy są one widoczne, czy umiejscowiły się w centrum, czy też na obwodzie plamki. Jeśli są na obwodzie, to próbujemy je zamknąć poprzez fotokoagulację laserową – termiczne niszczenie ognisk laserem argonowym. Jeśli zmiana dotyczy samego środka plamki, to nie można działać taką metodą, bo prowadziłaby ona do całkowitego zniszczenia centralnego widzenia. Istnieje obecnie nowoczesna terapia fotodynamiczna zmniejszająca ryzyko postępu choroby. Hamowanie rozwoju schorzenia polega na dożylnym podawaniu wertoporfiny, substancji, która wzbudzana światłem laserowym „zimnym” zamyka nieprawidłowe naczynia. Terapia jest droga, stosuje się ją zaledwie w kilku ośrodkach klinicznych. Nie zawsze jednak jest skuteczna. Niemniej badania dowiodły, że grupa osób poddanych jej w cyklach co trzy miesiące ma statystycznie mniejszy spadek widzenia niż pacjenci, u których jej nie zastosowano. Terapia spowalnia więc rozwój choroby sprawiając, że jej postęp jest mniej dynamiczny i agresywny.
– Czy to schorzenie będzie kiedyś uleczalne?
– Mamy nadzieję, że z czasem będziemy w stanie coraz skuteczniej walczyć z AMD, m.in. poprzez terapię genową i podawanie leczniczych substancji bezpośrednio do oka. Jesteśmy bliscy opanowania rozwoju choroby, ale jeszcze dalecy od całkowitego jej wyeliminowania.
– Dziękuję za rozmowę.
Rozmawiała: Anna Jęsiak
* * *
Jak wykonać test Amslera?
Jest bardzo prosty, łatwy do przeprowadzenia w domu.
Wystarczy na kartce kratkowanego papieru zaznaczyć kwadrat o wymiarach np. 10 x 10 cm. Należy pogrubić linie pionowe i poziome, a w środku kwadratu namalować czarny punkt.
Kartkę wziąć do ręki w dobrze oświetlonym pomieszczeniu, w odległości 30–40 cm od twarzy, nałożyć okulary, jeżeli się z nich korzysta, a następnie:
Zakryć jedno oko i skupić wzrok na centralnie położonym punkcie.
Nie odrywając oka od centralnego punktu ocenić, czy w obrębie linii pionowych i poziomych nie pojawiają się nieregularności w wyglądzie siatki (np. wygięcia lub pofalowania linii, kratki o zmienionym kształcie albo ubytek obrazu w postaci czarnej lub szarej plamy).
W ten sam sposób sprawdzić drugie oko.
Jeśli zauważycie nieregularności w wyglądzie siatki, to sygnał, aby skontaktować się z okulistą.
Palenie szkodzi
Brytyjscy naukowcy alarmują: palacze mają czterokrotnie większe ryzyko osłabienia i utraty wzroku spowodowanych starczym zwyrodnieniem plamki żółtej. Oszacowano, że 25 proc. przypadków zwyrodnienia może mieć związek z paleniem. Ryzyko choroby jest tym większe, im dłuższy jest okres palenia.
Budowa oka
Ciało rzęskowe – część oka stanowiąca odcinek pośredni pomiędzy naczyniówką i tęczówką, kształtu pierścienia uwypuklającego się do wewnątrz gałki ocznej; w jego skład wchodzi mięsień rzęskowy, składający się z włókien promienistych, okrężnych i podłużnych, oraz wyrostki rzęskowe;
Ciało szkliste – galaretowata substancja wypełniająca tylną komorę oka; nadaje gałce ocznej odpowiednie napięcie oraz zapewnia swobodne docieranie promieni świetlnych do siatkówki; współczynniki załamania światła ciała szklistego i wody są zbliżone;
Dołek środkowy (plamka żółta) – miejsce na siatkówce o największym zagęszczeniu czopków; obraz skupiony na dołku środkowym jest widziany z największą ilością szczegółów;
Naczyniówka – tylny odcinek błony naczyniowej oka, leżący pomiędzy siatkówką i twardówką, wyścielający tylną część oka; jest barwy brunatnej; złożona jest głównie z gęstej sieci naczyń krwionośnych, połączonych delikatną tkanką łączną, która zawiera liczne komórki barwnikowe i od wewnątrz i zewnątrz jest ograniczona 2 cienkimi błonkami; naczynia naczyniówki są ułożone w 3 warstwach, z których położona najbardziej ku przodowi, pod siatkówką, składa się z drobnych naczyń włosowatych; zasadniczą funkcją naczyniówki jest odżywianie fotoreceptorów siatkówki i ciała szklistego; jest jednocześnie ciemną wyściółką wnętrza gałki ocznej, co poprawia jej własności optyczne;
Plamka ślepa – mały obszar siatkówki, będący punktem ujścia nerwu wzrokowego, pozbawiony komórek światłoczułych;
Rogówka – najbardziej do przodu położona część błony włóknistej gałki ocznej, twarda i przeźroczysta, kształtu szkiełka do zegarka o powierzchni przedniej wypukłej i tylnej wklęsłej; powierzchnia przednia chroniona jest przed wysychaniem i zabrudzeniami przez ciągłe nawilgotnianie cieczą łzową; składa się z pięciu warstw: nabłonka przedniego, blaszki granicznej przedniej, istoty właściwej, blaszki granicznej tylnej i nabłonka tylnego; jej średnia grubość zawiera się w przedziale 0,52–0,65 mm;
Siatkówka – błona wewnętrzna gałki ocznej, wrażliwa na promienie świetlne; dzieli się na odcinek tylny wrażliwy na światło (część wzrokowa) i przedni, niewrażliwy (część ślepa), w której wyróżnia się część rzęskową i tęczówkową; występują trzy rodzaje komórek: zmysłowe (pręciki i czopki), nerwowe i glejowe; komórki ułożone są w 10 warstw przy czym najbardziej zewnętrzne to pręciki i czopki;
Soczewka – ruchoma część oka, część układu optycznego oka; twór okrągły dwuwypukły, przeźroczysty i bezbarwny, o większej krzywiźnie tylnej; zbudowana jest z włókien tworzących blaszki o układzie koncentrycznym; składa się z trzech części: torebki, kory i jądra; charakteryzuje się zdolnością do zmiany kształtu, a tym samym mocy optycznej (akomodacja); u osób starszych utrata elastyczności soczewki i spadek zdolności do zmiany jej kształtu jest powodem presbyopii (starczowzroczności);
Tęczówka – część błony naczyniowej gałki ocznej, leżąca między rogówką i soczewką; ma kształt krążka ustawionego w płaszczyźnie czołowej i otaczającego źrenicę; brzeg ustalony tęczówki łączy się z ciałem rzęskowym, brzeg wolny ustala źrenicę; zbudowana jest z wielu warstw, zawiera mniejsze lub większe ilości barwnika i naczynia krwionośne; ma za zadanie regulować ilość światła wpadającego do wewnątrz oka;
Twardówka – zewnętrzna część ściany gałki ocznej, otaczająca wnętrze oka ze wszystkich stron, z wyjątkiem części przedniej, gdzie przechodzi w rogówkę, i miejsca wyjścia nerwu wzrokowego; grubość jej wynosi od 1,5 mm w części tylnej do 0,3 mm w części przedniej oka; zbudowana jest z włókien łącznotkankowych biegnących w różnych kierunkach i przeplatających się wzajemnie; unaczyniona jest skąpo; rola jej polega na ochronie tkanek oka;
Źrenica – ruchoma część oka, ograniczająca w razie potrzeby dopływ światła do siatkówki.