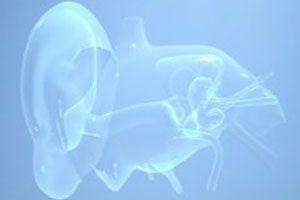
Choroba Meniera dotyczy błędnika, ważnej części ucha wewnętrznego odpowiedzialnej za zmysł słuchu i równowagi. Występuje rzadko – statystycznie dotyka 50 na 100 000 osób.
Nazwa schorzenia pochodzi od nazwiska Prospera Meniera (1799–1862), który jako pierwszy je opisał. Obserwowane u pacjentów zaburzenia – osłabienie słuchu o różnym nasileniu, szumy w uszach, napadowe zawroty głowy, którym towarzyszy pocenie się, nudności i wymioty – uznał za odrębną jednostkę chorobową.
Objawy
Choroba dotyczy zazwyczaj jednego ucha (70 proc. przypadków) i najczęściej pojawia się nagle. Jej napadowi towarzyszą:
- zawroty głowy o charakterze układowym (tj. o podłożu laryngologicznym w związku z zaburzeniami funkcji błędnika) określane przez pacjenta jako wirowanie, jazdę na karuzeli, jazdę windą lub uczucie zbaczania w jednym kierunku;
- nudności (mogą wystąpić wymioty);
- szumy w uszach upośledzające słuch, który pogarsza się po każdym napadzie w miarę postępu choroby, choć na początku wraca jeszcze do normy.
Objawy może poprzedzać tak zwana aura. Pojawiają się wtedy:
- uczucie pełności w uchu, czasem szum i trzaski;
- kilkuminutowe zawroty głowy występujące nawet przez całą dobę;
- nagłe upadki;
- bladość skóry, zimny pot, uczucie omdlewania;
- tępy, jednostronny ból głowy;
- wzrost ciśnienia tętniczego i przyspieszenie akcji serca.
Skąd ta choroba?
Powodem tych zaburzeń, prowadzących do stopniowej utraty słuchu, są problemy z równowagą (homeostazą) płynów w uchu wewnętrznym. Jest to z kolei skutkiem nadmiernego gromadzenia się i wzrostu ciśnienia endolimfy (śródchłonki) w błędniku. Zwiększone ciśnienie poszerza przestrzenie endolimfatyczne ucha wewnętrznego.
Chorobę Meniera określa się również jako wodniak błędnika typu idiopatycznego, czyli bez uchwytnej przyczyny. Zdarza się, że typowe dla niej objawy występują w konsekwencji innych schorzeń organizmu, na przykład hiperlipidemii, chorób endokrynologicznych, a zwłaszcza tarczycy, problemów krążeniowych, cukrzycy, tocznia układowego, choroby Crohna, a także doznanego urazu ze złamaniem podstawy czaszki. Wtedy mówi się o zespole Meniera.
Badania diagnostyczne
Rozpoznanie choroby należy do lekarza laryngologa i neurologa. Dokładny wywiad, w tym przypadku bardzo istotny, najczęściej nie wystarcza, ponieważ nie pozwala jednoznacznie określić powodów dolegliwości. Konieczne bywają badania dodatkowe – audiometryczne i obrazowe – takie jak:
- audiogram – potwierdzi upośledzenie odbiorcze słuchu w zakresie niskich częstotliwości;
- ENG (elektronystagmografia) – wykaże uszkodzenie błędnika;
- MRI (rezonans magnetyczny) i CT (tomografia komputerowa) głowy – wyniki w chorobie Meniera są prawidłowe.
Wykonuje się też badania krwi (poziom hormonów tarczycy, stężenie glukozy, profil lipidowy).
Leczenie
Wybór skutecznego sposobu leczenia nie jest łatwy. W terapii farmakologicznej (postępowanie w wypadku obustronnej choroby Meniera tylko do niej się ogranicza) stosuje się leki moczopędne, sterydy (glokokortykosterydy), środki przeciwdepresyjne i przeciwlękowe, a także leki hamujące czynność układu przedsionkowego.
Osobom, którym farmakologia nie pomaga, proponuje się zabiegi chirurgiczne – przecięcie nerwu przedsionkowego (jeśli słuch jest zachowany) lub labiryntektomię (usunięcie narządu przedsionkowego) w przypadkach utraty słuchu.