Łuszczyca jest przewlekłą chorobą proliferacyjną. Istotą choroby jest wzmożona liczba podziałów komórkowych w warstwie podstawowej naskórka oraz przyspieszony nieprawidłowy cykl dojrzewania komórek. Częstość jej występowania w populacji Europy i USA wynosi 1–3 proc. Wśród ogółu porad dermatologicznych łuszczyca stanowi 6–8 proc. wizyt. Jest to choroba praktycznie nieznana w populacji Dalekiego Wschodu, Afryki Zachodniej, Indian Ameryki Północnej i Południowej oraz Eskimosów.
Może być dziedziczna lub wywołana przez infekcje. Powodują ją również błędy dietetyczne i... stresy.
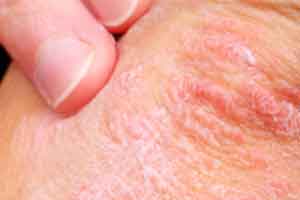
Łuszczyca objawia się ciemnoczerwonymi lub różowymi plamami, pokrytymi srebrnymi łuskami. Może występować w każdym miejscu ciała i różnić się nasileniem. Zmiany są początkowo wielkości łebka od szpilki, szerząc się obwodowo mogą jednak dochodzić do kilku lub kilkunastu centymetrów. Poszczególne wykwity mają tendencję łączenia się z sobą powodując powstanie obszarów skóry zmienionej chorobowo.
Czasami połacie plam przypominają zarysy kontynentów i taką postać łuszczycy określamy mianem łuszczycy geograficznej. Zdarza się, że szerzeniu się wykwitów towarzyszy ustępowanie zmian w części centralnej, dając kształt obrączkowaty, niekiedy przerywany na obwodzie. Nazywa się ją łuszczycą obrączkowatą. Żadna z odmian nie wywołuje bólu, a plamy nie swędzą. Jedynie zmiany na podeszwach stóp są bolesne, jak przy popękanej skórze.
Do czynników endogennych rozwoju choroby, do których zaliczamy podłoże genetyczne, dołączają się też czynniki egzogenne. Są to infekcje bakteryjne, wirusowe, grzybicze. Również stresy psychiczne, urazy mechaniczne, błędy dietetyczne, alkohol, ekstremalne warunki klimatyczne, do których zaliczamy promieniowanie UV, wysoką i niską temperaturę.
Na genetyczne tło łuszczycy wskazuje jej rodzinne występowanie, często w wielu pokoleniach w linii prostej. Sposób dziedziczenia nie jest jednak do końca wyjaśniony i jest niejednakowy w różnych strefach klimatycznych. Ze względu na prawdopodobny wielogenowy i nieregularny sposób dziedziczenia choroby, nie znaleziono do tej pory genu odpowiedzialnego za łuszczycę.
Prawdopodobieństwo zachorowania na łuszczycę u dziecka, gdy choroba występuje u jednego z rodziców wynosi od 15–25 proc., a w przypadku choroby obojga rodziców wzrasta do 50 –70 proc. W łuszczycy możemy wyodrębnić dwa typy:
- Typ I – dziedziczny (tzw. młodzieńczy). Choroba uaktywnia się między 10 a 25 rokiem życia ze szczytem zachorowań pomiędzy 16 a 22 r.ż. Ten typ łuszczycy charakteryzuje się częstym występowaniem u innych członków rodziny, cięższym przebiegiem klinicznym ze skłonnością do nawrotów.
- Typ II – sporadyczny (tzw. dorosły) zwykle nie występuje rodzinnie. Choroba uaktywnia się po 40 r.ż że szczytem zachorowań między 57 a 60 r.ż; łuszczyca w tym przypadku ma przebieg łagodny.
Mimo coraz większej liczby danych z zakresu genetyki i immunologii, etiopatogeneza łuszczycy pozostaje nadal niewyjaśniona. W rozwoju choroby można wyróżnić trzy okresy: genotypowy, genofenotypowy i fenotpowy. Leczenie, głównie objawowe, sprowadza się do uzyskania jak najdłuższych okresów remisji choroby, czyli przejścia genotypowej łuszczycy objawowej w genotypową łuszczycę utajoną.
Leczenie łuszczycy uzależnione jest od postaci klinicznej oraz stopnia ciężkości choroby. Pacjenci z lżejszą postacią łuszczycy, stanowiący około 77 proc. ogółu chorych, mogą otrzymywać tylko leki miejscowe. W leczeniu miejscowym najczęściej wykorzystuje się preparaty zawierające w swoim składzie kwas salicylowy, mocznik, siarkę oraz pochodne witaminy D3.
Cięższe postacie łuszczycy, do których zaliczamy łuszczycę stawową, krostkową i erytrodermię łuszczycową, wymagają leczenia ogólnego, często kojarzonego z fitoterapią i fotochemoterapią, w zależności od postaci choroby. Ciężkie postacie łuszczycy obejmują zajęcie powyżej 20–25 proc. powierzchni ciała. W ich leczeniu mają między innymi zastosowanie: fototerapia promieniami UB i fotochemoterapia UVA. Warto zaznaczyć, że tak jak w przebiegu innych chorób, tak i w łuszczycy ogromną rolę przypisuje się diecie. Prawidłowe, zdrowe odżywianie wymaga zrezygnowania z tłuszczów zwierzęcych, większej ilości mięsa i tłustego nabiału. Nie powinno się zapominać o spożywaniu dużej ilości świeżych owoców oraz świeżych i gotowanych warzyw. Jednym z groźniejszych czynników ułatwiających rozwój choroby, a jednocześnie prostych do wyeliminowania jest alkohol i papierosy.
Sukces w leczeniu uzależniony jest w dużej mierze od wyjaśnienia pacjentom istoty choroby, zrozumienia jej patogenezy, unikania czynników prowokujących oraz dobrej współpracy lekarza z chorym.
Prof. dr hab. Stanisław Zabielski