O przyczynach zwyrodnień stawu biodrowego oraz konieczności jego zastąpienia endoprotezą mówi chirurg i ortopeda-traumatolog lek. med. Jarosław Cichy.
Co jest przyczyną zwyrodnienia stawu biodrowego?
W większości przypadków nie możemy określić źródła jego powstania. Tego rodzaju zmiany noszą miano idiopatycznych, czyli takich, których przyczyn nie potrafimy dociec. Jest jednak wiele schorzeń, które doprowadzają do konieczności wymiany stawu. Wystąpieniu dolegliwości sprzyja nadwaga, która w istotny sposób obciąża stawy. Duże znaczenie ma również płeć. Kobiety są tu bardziej poszkodowane, choćby z powodu zmian okołomenopauzalnych (osteoporoza), a także z przyczyn hormonalnych i metabolicznych, które powodują, że wytrzymałość ich stawów jest mniejsza.
Jeśli chodzi o zmiany wtórne, do ich przyczyn możemy zaliczyć np. wrodzone zwichnięcie stawów biodrowych lub ich dysplazję, wrodzone zmiany metabolizmu tkanki kostnej, szczególnie pochodzenia hormonalnego, oraz następstwa przebytych stanów zapalnych stawów, tak bakteryjnych, wirusowych, jak i reumatologicznych.
Co zrobić, by ustrzec się operacji?
Nie wolno bagatelizować żadnych zaburzeń w funkcjonowaniu stawów. Samodzielne przyjmowanie leków przeciwbólowych odsuwa w czasie prawidłową diagnostykę i leczenie specjalistyczne. Należy pamiętać, że implantacja sztucznego stawu jest ostatecznością, a nie remedium na wszelkie dolegliwości stawowe. Nowy staw jest tylko nowy, lecz nie jest to nowa, tym samym lepsza „część zamienna”.
Jesteśmy „twórcami” epidemii zmian zwyrodnieniowych stawów. Przyczyną tego jest głównie fakt, iż żyjemy średnio o 10 lat dłużej niż przed 20 laty. Po prostu dotarliśmy do kresu wytrzymałości niektórych naszych układów.
Jak zmieniały się metody leczenia zwyrodnień?
Historia leczenia zwyrodniałych stawów nie jest aż tak długa. W przeszłości nie było skutecznego leczenia zachowawczego. Królowała rehabilitacja, wyjazdy „do wód” (borowiny, kąpiele itp.). W ostatnim stuleciu rozwój nauki pozwolił zrozumieć sposób funkcjonowania ludzkiego organizmu. Zidentyfikowano podstawowe substancje decydujące o funkcji stawów, takie jak glukozamina, kwas hialuronowy, kolagen.
A popularne w ostatnim czasie komórki macierzyste?
Komórki macierzyste (najlepiej pobrane ze szpiku kości) mają zdolności wszechstronnego przetworzenia w tkanki, do których zostały podane. Potencjał tej metody leczenia wydaje się nieograniczony. Jednak już pojawiają się sygnały ostrzegawcze: jeżeli komórka może stać się każdą komórką, to czy nie może stać się komórkę nowotworową? Jedną z naczelnych zasad etycznych w medycynie jest Primum non nocere (tj. po pierwsze nie szkodzić).
Ostatnio pojawił się preparat będący tzw. płynnym stawem biodrowym. Preparat o nazwie Noltrex (w bardzo wysokiej cenie) nie ma jeszcze ugruntowanej pozycji w stosowanych terapiach i zdecydowanie nie skrócił kolejek do operacyjnego leczenia wymiany stawu.
Co jest wskazaniem do operacji?
Są nim wszystkie sytuacje, w których doszło do nieodwracalnego uszkodzenia stawu. Takim wskazaniem są również dolegliwości bólowe niepoddające się leczeniu zachowawczemu.
Jakie są przeciwwskazania do zabiegu? Wiek?
Wiek nie jest żadnym ograniczeniem możliwości leczenia operacyjnego. Jedynym przeciwwskazaniem jest ogólny stan zdrowia, w tym choroby mogące być niebezpiecznym obciążeniem dla życia pacjenta (np. krążeniowe). Zabieg alloplastyki stawów jest zabiegiem znacznie obciążającym organizm, związanym z utratą krwi i bólem. Pacjent musi rokować współpracę w okresie pooperacyjnym, być świadomym i być w dobrym kontakcie z personelem medycznym.
Operowałem pacjentkę w wieku 97 lat z powodu złamania szyjki kości udowej. Po operacji alloplastyki prostej jednoczęściowej protezy Austin-Moore`a pacjentka już czwartego dnia chodziła samodzielnie i do domu została wypisana jako osoba chodząca (!) o kulach.
Czy pacjent może w jakiś sposób przygotować się do zabiegu, a jeśli tak – to w jaki?
Powinien być świadomy oczekujących go trudności. Osoba leżąca (niechodząca od dawna) w zasadzie nie powinna być operowana, chyba że leży z powodu złamania. Najlepiej, gdyby zachował on aktywność ruchową do czasu operacji, co znakomicie pomaga pionizacji i przeciwdziała powstaniu odleżyn. Jeśli pacjent choruje na choroby chroniczne, metaboliczne, w dniu operacji stan jego zdrowia powinien być wyrównany.
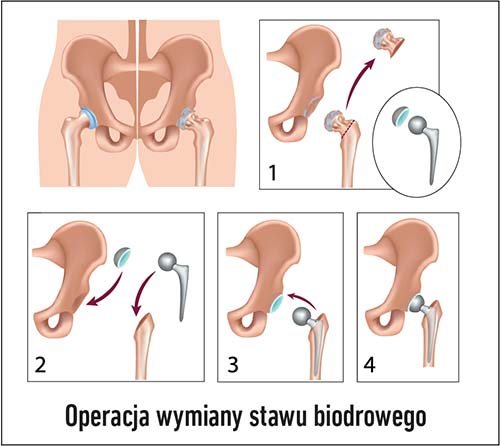
Na czym polega zabieg wszczepienia endoprotezy stawu biodrowego?
Endoprotezy stawów biodrowych wszczepiane są od lat dwudziestych XX wieku. Technika ciągle się rozwija. Najprostszą protezą jest jednoczęściowa proteza Austin-Moore`a. Składa się ze stalowego trzpienia wprowadzanego do kości udowej po odcięciu szyjki kości udowej, a zakończonego głową, którą umieszcza się we własnej panewce pacjenta. Proteza ta jest wciąż stosowana u pacjentów nierokujących powrotu pełnych funkcji ruchowych. Stosuje się je najczęściej w złamaniach szyjki kości udowej, gdyż zostaje wówczas zachowana własna panewka stawu biodrowego. Nie stosuje się jej natomiast w zmianach zwyrodnieniowych stawu biodrowego.
Ale technologia w tej dziedzinie poszła do przodu…
Rozwinięciem techniki alloplastyki biodra było stworzenie implantu dwuczęściowego: panewki i trzpienia z głową. Pierwotnie przez wiele lat obie części protezy były mocowane na obojętny dla organizmu cement. Z czasem rozwinięto technologię pokrywania implantu metalowego substancją porowatą pozwalającą na „wrośnięcie” elementów protezy w układ kostny z pominięciem cementu. Doprowadziło to do kolejnych unowocześnień typów protez. Zaczęto łączyć elementy metalowe z plastikiem panewki. Kolejnym etapem rozwoju było wprowadzenie do protezy ceramiki w postaci nasadzanej głowy stawu.
Należy wspomnieć o stosowanym przed laty sposobie tzw. kapoplastyki stawu biodrowego, czyli pozostawieniu własnej szyjki kości udowej i zamocowaniu czegoś na kształt kapelusza (proteza typu Wagnera). Na skutek braku dostatecznie wytrzymałych komponentów oraz powstałych powikłań, technikę tę zarzucono. Postęp technologii spowodował ostatnio powrót do tej koncepcji i niektóre ośrodki zaczęły stosować podobną technikę.
Rozmawiała Barbara Szymańska
Lek. med. Jarosław Cichy
Chirurg ortopeda–traumatolog
Praca w charakterze asystenta na Oddziale Ortopedii Szpitala Św. Wojciecha, asystenta Kliniki Ortopedii Akademii Medycznej w Gdańsku (obecnie Gdański Uniwersytet Medyczny), wieloletnia praca w poradniach specjalistycznych ortopedycznych Trójmiasta, 26-letnia samodzielna Indywidualna praktyka specjalistyczna ortopedyczno-traumatologiczna w przychodni „Morena”, kilkunastoletnia praktyka w charakterze lekarza biegłego sądowego w ramach Firmy HBS Polska – Centrum Ekspertyz.